Tinnitus: in je oren of tussen je oren?
Er is eigenlijk geen geluid te horen, maar toch hoor je een piep, een radioruis, een fluit of de rinkelende bellen van een spoorovergang: welkom in de wereld van iemand met tinnitus.
De naam tinnitus is afkomstig van het Latijnse tinnitus aurium: “het rinkelen van de oren”. Geschat wordt dat 13% van de mensen tinnitus ervaart – ongeveer 1 op de 8. Ondanks dat veel mensen tinnitus ervaren, wordt “het rinkelen van de oren” nog niet helemaal begrepen. We lopen je door de verschillende aspecten van tinnitus heen. Na het lezen van dit stuk zul je meer weten over de impact van tinnitus en het (mogelijke) ontstaan ervan. Ook schrijven we over tips voor mensen met tinnitus en over hoe je tinnitus zo goed mogelijk kunt voorkomen!
In Nederland hebben zo’n twee miljoen mensen tinnitus. Het aantal mensen dat per jaar bij de huisarts komt met klachten van tinnitus wordt steeds groter. Dat is met name het geval in de leeftijdscategorie van 20- tot 44-jarigen. Hoe dit komt, is niet helemaal zeker: onderzoekers denken dat dit te maken kan hebben met meer blootstelling aan (hard) geluid in vrije tijd, bijvoorbeeld bij concerten of bij het uitgaan. Ook zou het meer gebruiken van mobiele telefoons en luidsprekers een rol kunnen spelen. Daarnaast wordt tinnitus ook steeds vaker besproken door mensen op (sociale) media, waardoor mensen die tinnitusklachten ervaren mogelijk sneller medische hulp zoeken.
Hoe werkt tinnitus?
Maar wat bedoelen we precies met tinnitus? We kunnen de grote groep van mensen met tinnitus opdelen in twee soorten: objectieve tinnitus en subjectieve tinnitus. Objectieve tinnitus komt veel minder vaak voor dan subjectieve tinnitus.
Bij objectieve tinnitus wordt het geluid door de persoon met tinnitus gehoord, en kan het ook door iemand anders worden gehoord. Vaak is hiervoor een hulpmiddel nodig, zoals een stethoscoop van de dokter of speciale opnameapparatuur, maar soms is het geluid zelfs zonder dit hulpmiddel te horen! Een oorzaak van een objectieve tinnitus is bijvoorbeeld dat bloedvaten in de buurt van het gehoororgaan niet goed zijn aangelegd. Het bloed komt dan onderweg door de bloedvaten onregelmatigheden tegen, waardoor je het hoort stromen. Dit is te vergelijken met in de auto zitten: rijd je over een gladde snelweg, kun je rustig zoeven zonder te veel bijgeluiden, maar kom je op een weg met hobbels en kuilen (zoals de overgang op de snelweg van Nederland naar België), begint de auto te bonken en te ratelen. In zo een geval van objectieve tinnitus ontstaat vaak een bonzend geluid dat samenloopt met de hartslag.
Bij subjectieve tinnitus zit het anders: het geluid wordt door de persoon met tinnitus gehoord, maar niet door iemand anders (met of zonder hulpmiddel). Soms is subjectieve tinnitus te verklaren door een bepaalde oorzaak: bijvoorbeeld wanneer de zenuw die het gehoor verzorgt, geprikkeld wordt, zoals bij een zenuwontsteking, kan dit door de hersenen geïnterpreteerd worden als geluid. Vervolgens hoort iemand zelf een geluid, vaak een pieptoon, zonder dat dit daadwerkelijk door de omgeving wordt geproduceerd.
Maar vaak is het niet bekend waardoor iemand een tinnitusgeluid hoort. Wat er precies gebeurt in het lichaam waardoor het tinnitusgeluid dan ontstaat, is voor onderzoekers en dokters nog grotendeels onduidelijk. We zetten de ideeën die de wetenschap hierover heeft op een rij.
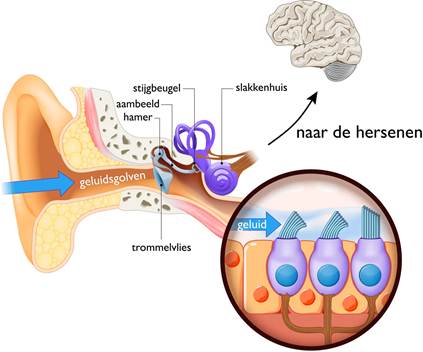
Bron: https://www.uzleuven.be/nl/tinnitus/hoe-ontstaat-tinnitus
De gehoorzenuw loopt van het slakkenhuis in het oor richting de hersenen om waargenomen geluid door te geven. Elk onderdeeltje van het slakkenhuis hoort een eigen toon en geeft deze met een eigen zenuwvezel via de gehoorzenuw door aan een eigen gebied in de hersenen. Onderzoekers denken dat schade aan de onderdeeltjes van het slakkenhuis vaak het begin is van tinnitus. Deze schade kan bijvoorbeeld ontstaan door blootstelling aan te harde geluiden. De verklaring voor ontstaan van het tinnitusgeluid is dat de hersenen deze schade aan het slakkenhuis proberen op te lossen. Wetenschappers hebben verschillende verklaringen voor dat oplosproces:
Wegvallen van remming
Normaal gesproken houden zenuwvezels elkaar in balans. Geeft een vezel te veel geluid door aan de hersenen, dan wordt het geremd door zijn buur-vezel. Als er schade is aan een onderdeeltje van het slakkenhuis en zijn zenuwvezel, kan dit beschadigde deel zijn buur-vezels niet meer remmen. Daardoor wordt er door deze (ongeremde) buur-vezels meer geluid doorgegeven. Dat kan worden waargenomen als tinnitusgeluid.
Vergelijk de zenuwvezels maar eens met een straat vol huizen waar soms een feestje wordt gegeven (wel met gehoorbescherming uiteraard): normaal gesproken vraag je aan jouw buren of de muziek wat zachter kan als het te hard staat. Maar als jij niet thuis bent, kunnen de buren harde muziek aanzetten, omdat jij er toch niet bent om ze te “remmen”!
Volumeknop opendraaien
Wanneer een onderdeeltje in het slakkenhuis geen geluid meer kan opvangen door schade, proberen de hersenen dat te herstellen door alle vezels gevoeliger te maken voor geluid. Door deze scherpere afstelling, levert dat “extra hard” geluid op van de vezels die niet beschadigd zijn. Dit zou je als tinnitusgeluid kunnen ervaren.
Stel je nu weer die straat voor waar af en toe een feestje wordt gegeven. Uit jouw huis is nooit meer muziek te horen. De buren denken: “Hé, dat is ongezellig en stil”, en besluiten in al hun huizen hele gevoelige geluidsmeters te plaatsen om toch nog wat muziek op te vangen. De buren horen het nu zelfs als jij zacht een liedje aan het neuriën bent, maar ook alle andere geluiden zijn altijd versterkt, waardoor er altijd iets te horen is.
Extra geluid maken door buur-vezels
Onder normale omstandigheden wordt er pas geluid doorgegeven aan de hersenen vanaf een bepaald "minimumvolume". Als er schade is aan een onderdeeltje van het slakkenhuis, kan er een hoger minimumvolume nodig zijn om dat onderdeeltje geluid te laten doorgeven aan de hersenen. De buur-vezels proberen dat op te lossen door zelf altijd extra geluid te gaan maken: het extra buur-geluid plus het geluid dat je wilt horen is dan net genoeg om het minimumvolume te bereiken. Hierdoor kan het geluid toch vanuit het beschadigde onderdeeltje worden doorgegeven. Maar het extra geluid van de buur-vezels hoor je ook nog steeds zonder dat je geluid wilt opvangen. Dat kan dan als tinnitusgeluid worden ervaren.
In de context van de huizen in de straat: de gemeente wil graag weten wat voor muziek in jouw huis wordt gedraaid. De gemeente plaatst een geluidsmeter voor jouw huis, maar die vangt alleen muziek op wanneer het geluid hard genoeg is. In jouw huis kan de geluidsinstallatie niet zo hard, waardoor de muziek nét niet hard genoeg is om te worden opgevangen. De buren helpen een handje door hun muziek altijd net een beetje harder te zetten, zodat de muziek hard genoeg is. Dan kan het geluid in jouw huis worden opgevangen! Maar ook als de gemeente niet meer benieuwd is naar de muziek in jouw huis, blijven de buren net iets hardere muziek draaien.
Het is nog niet helemaal duidelijk of deze hypothesen kloppen, maar het geeft wel informatie over hoe wetenschappers nu ongeveer over tinnitus denken. Onderzoekers denken nu dus dat schade aan het slakkenhuis een belangrijke rol speelt, en dat de hersenen proberen de schade op te vangen. Dan zou tinnitus dus letterlijk in én tussen je oren zitten!
Tinnitus: wat nu?
Het plotseling horen van een onbekend geluid in de oren kan beangstigend zijn. Het is belangrijk om te weten dat er verschillen bestaan in hoe lang en hoe ernstig tinnitus is.
Er bestaat acute tinnitus, dat maximaal een aantal maanden aanhoudt. En er bestaat chronische tinnitus, dat langer duurt. Het horen van een nieuw geluid in de oren betekent dus niet dat het nooit meer zal verdwijnen of nooit meer minder wordt, maar het kán wel blijvend zijn.
Daarnaast heeft van de mensen met tinnitus ongeveer de helft aanzienlijk last in het dagelijks leven, dus de mate van klachten verschilt tussen mensen. Als er sprake is van belastende tinnitus, kan dit grote impact hebben. Sommige ervaringsdeskundigen beschrijven sociale isolatie mee te maken, omdat het contact met anderen wordt belemmerd door het tinnitusgeluid. Ook een gevoel van uitzichtloosheid kan mensen met tinnitus bekruipen: het idee dat het probleem blijvend is, kan machteloosheid met zich meebrengen.
Maar het is een mythe dat er helemaal niets te doen is aan tinnitus. Er is geen wondermiddel om tinnitus te genezen, maar er zijn wel mogelijkheden om het dragelijker te maken. Zo kan een gehoorapparaat bijvoorbeeld helpen bij het opvangen van gehoorverlies dat gepaard gaat met tinnitus. Ook kan psychologische therapie helpen met het omgaan met gedachten en gedrag rondom tinnitus. En wees niet bang, de kern van dit artikel is niet: “Je zult er maar mee moeten leren leven!”, maar deze therapieën kunnen daadwerkelijk helpen om tinnitusklachten tegen te gaan. Uit onderzoek blijkt ook dat strategieën zoals actief afleiding zoeken en blijven zoeken naar een permanente oplossing vaak averechts werken. Ofwel: goede vaardigheden ontwikkelen om te kunnen omgaan met tinnitus lijkt het beste te werken. Dat wil niet zeggen dat tinnitus alleen maar in je hoofd zit, maar je kunt je hoofd wel gebruiken om tinnitus dragelijker te maken.
Daarnaast willen wij nog meegeven dat openheid bij tinnitus belangrijk is. Het ervaren van tinnitus kan zwaar zijn. Het delen van zorgen en frustraties met anderen kan opluchting bieden. En het is voor iedereen mogelijk om deel te nemen aan groepsbijeenkomsten voor mensen met tinnitus. Ook is er online goede informatie beschikbaar, zoals online tools of patiëntverhalen. Kijk hiervoor bijvoorbeeld op www.stichtinghoormij.nl en ga naar het thema “Tinnitus”.
Voorkomen van tinnitus
Tot slot willen wij nog het belang van goede gehoorbescherming benadrukken. Gehoorschade is een van de belangrijkste risicofactoren voor schade aan het slakkenhuis, en dus voor tinnitus. Uit onderzoek blijkt dat de helft van de festivalgangers oordoppen draagt. Dat is natuurlijk te weinig! Laten we eerlijk zijn: het idee dat oordoppen niet cool zijn, is ouderwets. Oordoppen helpen juist bij het langer en veiliger kunnen blijven genieten van muziek. En het leuke is: voor een paar euro kun je oordoppen kopen. Dat is het wel waard, toch?
Over de auteurs
De schrijvers van dit artikel zijn Max de Haan en Robin de Vries. In het kader van de opleiding Arts-Klinisch Onderzoeker aan de Universiteit Maastricht hebben zij de impact van tinnitus op het leven van patiënten onderzocht. De auteurs pleiten voor meer kennis over tinnitus voor patiënten en hun naasten, en kennis over manieren om tinnitus te voorkomen.
Referenties:
Jarach CM, Lugo A, Scala M, van den Brandt PA, Cederroth CR, Odone A, et al. Global Prevalence and Incidence of Tinnitus: A Systematic Review and Meta-analysis. JAMA Neurol. 2022 Sep 1;79(9):888-900.
What is tinnitus? — Causes and treatment [Internet]. NIDCD. 2023. Available from: https://www.nidcd.nih.gov/health/tinnitus
Van Der Wilk R, Van Der Wilk R. Toename van aantal patiënten met tinnitus bij de huisarts [Internet]. Hoorzaken. 2024. Available from: https://www.hoorzaken.nl/nieuws/toename-van-aantal-patienten-met-tinnitus-bij-de-huisarts/
Bes JM, Verheij RA, Knottnerus BJ, Hek K. The impact of tinnitus on Dutch general practices: A retrospective study using routine healthcare data. PLoS One. 2024;19(11):e0313630.
Leerboek KNO en Hoofd-Halschirurgie [Internet]. Bohn Stafleu van Loghum eBooks. 2019. Available from: https://doi.org/10.1007/978-90-368-2095-0
Krauss P, Schilling A, Tziridis K, Schulze H. [Models of tinnitus development : From cochlea to cortex]. HNO. 2019 Mar;67(3):172-7.
Haider HF, Bojić T, Ribeiro SF, Paço J, Hall DA, Szczepek AJ. Pathophysiology of Subjective Tinnitus: Triggers and Maintenance. Front Neurosci. 2018;12:866.
Oorsuizen - Keel-Neus-Oorheelkunde en Heelkunde van het Hoofd-Halsgebied [Internet]. Keel-Neus-Oorheelkunde En Heelkunde Van Het Hoofd-Halsgebied. 2025. Available from: https://www.kno.nl/patienten-informatie/oor/oorsuizen/
Vier mythes over oorsuizen (tinnitus) ontkracht. UMC Utrecht [Internet]. 2024 Nov 14; Available from: https://www.umcutrecht.nl/nieuws/vier-mythes-over-oorsuizen-tinnitus-ontkracht
Tinnitus podcast - Luke Thomas [Internet]. SoundCloud. Available from: https://soundcloud.com/ntr-podcastprijs/08-tinnitus-podcast-luke
Tinnitus [Internet]. Available from: https://richtlijnendatabase.nl/richtlijn/tinnitus/behandeling_van_pati_nten_met_tinnitus.html
Van Der Wilk R. Lotgenotencontact levert maatschappelijk meerwaarde op [Internet]. Hoorzaken. 2021. Available from: https://www.hoorzaken.nl/nieuws/lotgenotencontact-levert-maatschappelijk-meerwaarde-op/